Caso Clínico
Embarazo ectópico abdominal secundario
1Hospital Regional de Ayacucho, Ayacucho, Perú
2Universidad Nacional de San Cristóbal de Huamanga, Ayacucho, Perú
El embarazo ectópico abdominal es una rara forma de embarazo ectópico. Constituye el 1,4% de estos casos, con significativa morbilidad y mortalidad. Presentamos el caso de una mujer de 24 años con embarazo abdominal secundario, diagnosticado tras 5 días de ausencia de respuesta al manejo del aborto frustro. Durante la laparotomía se encontró hemoperitoneo y la presencia de un capullo corioamniótico suprauterino. Se realizó la extracción completa del feto y la placenta, preservando el útero y el anexo izquierdo. A pesar de la rareza, el diagnóstico precoz mediante ecografía fue crucial. El manejo quirúrgico, a menudo necesario, fue desafiante, pero en casos tempranos como el nuestro la extracción completa puede evitar complicaciones adicionales. Se destaca la importancia del reconocimiento y manejo oportunos del embarazo abdominal secundario.
Palabras clave: Embarazo ectópico; Embarazo abdominal; Manejo de caso
Introducción
El embarazo ectópico abdominal, una forma extremadamente rara de embarazo ectópico, se caracteriza por la implantación en las superficies peritoneales, excluyendo las trompas de Falopio, ovarios y ligamentos anchos1. Con una incidencia de 1/10,000 a 1/30,000 embarazos2, representa solo el 1,4% de todos los embarazos ectópicos3. A pesar de su rareza, su significado clínico destaca por las altas tasas de morbilidad y mortalidad asociadas, con un 95% de mortalidad perinatal y un 18% de mortalidad materna, principalmente debido a complicaciones hemorrágicas e infecciosas1.
La clasificación de Studdiford identifica dos tipos de embarazo ectópico abdominal: primario, excepcionalmente raro y derivado de la implantación directa del blastocisto en la cavidad abdominal y, secundario, que ocurre cuando un óvulo previamente implantado en la trompa de Falopio, ovario o útero se desplaza hacia la cavidad abdominal4, ya sea por una implantación secundaria de un embarazo tubárico abortado, rotura de un embarazo cornual o fertilización intraabdominal4.
Factores de riesgo, como antecedentes de enfermedad inflamatoria pélvica, tabaquismo, cirugía de trompas de Falopio, embarazo ectópico previo, endometriosis, técnicas de reproducción asistida e infecciones, predisponen a las pacientes a esta complicación2. La presentación clínica varía desde asintomática hasta dolor abdominal y shock hipovolémico. El diagnóstico se realiza mediante ecografía, siendo la resonancia magnética útil en casos complejos5.
El manejo implica la evaluación de la sintomatología materna y fetal, con laparotomía de urgencia como opción principal debido a complicaciones potenciales. El embarazo ectópico abdominal avanzado presenta riesgos significativos, mientras que el manejo conservador es infrecuente5. El reconocimiento temprano y la intervención efectiva son cruciales para optimizar resultados maternos y fetales en esta condición rara.
Caso Clínico
Una paciente mujer de 24 años con fórmula obstétrica G2 P2002 ingresó a emergencia obstétrica del Hospital Regional de Ayacucho, Ayacucho, Perú con el diagnóstico de aborto frustro de 14 semanas de gestación, manifestando sangrado vaginal y dolor abdominal. Tras cinco días de evolución estacionaria y ausencia de respuesta a la inducción con misoprostol y técnicas mecánicas de dilatación cervical (método de Krause), se procedió a reevaluar el caso y solicitar una nueva ecografía obstétrica, que reveló un útero vacuo y un feto fuera de la cavidad uterina, compatible con embarazo ectópico abdominal y presencia de líquido libre en la cavidad abdominopélvica (figuras 1A, 1B). Ante la sospecha de hemoperitoneo y probable embarazo ectópico abdominal, se optó por un enfoque quirúrgico. Los estudios de laboratorio indicaron hemoglobina 9 g/dL, grupo sanguíneo O Rh+, plaquetas 274,000/mL, glucosa 98, urea 19.1 mg/dL y creatinina 0,81 mg/dL.
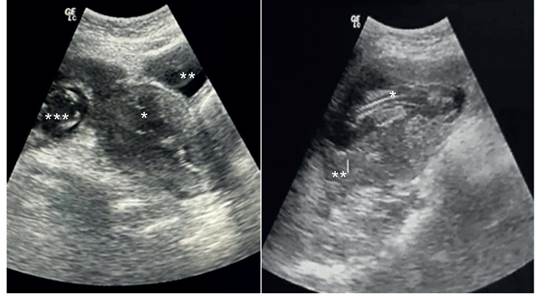
Figura 1 a. ecografía obstétrica que muestra útero vacuo (*) junto a la vejiga (**) y cráneo del feto (***). b. feto (*) y placenta (**) sin miometrio circundante.
Se llevó a cabo una laparotomía exploratoria mediante incisión suprapúbica transversa, revelando un hemoperitoneo de 500 mL. Durante la exploración quirúrgica, se identificó una masa plastronada suprauterina medial, compatible con el capullo corioamniótico de 15 cm (figuras 2A, 2B), de la cual se extrajo un feto sin actividad cardiaca de aproximadamente 14 semanas (figura 2C). Además, se llevó a cabo la liberación del epiplón comprometido y la exéresis de la masa peritoneal que contenía placenta y membrana ovulares (figuras 2D, 2E,). El compromiso placentario se limitó al epiplón y a la trompa derecha (figura 2F), logrando preservar el útero y el anexo contralateral.
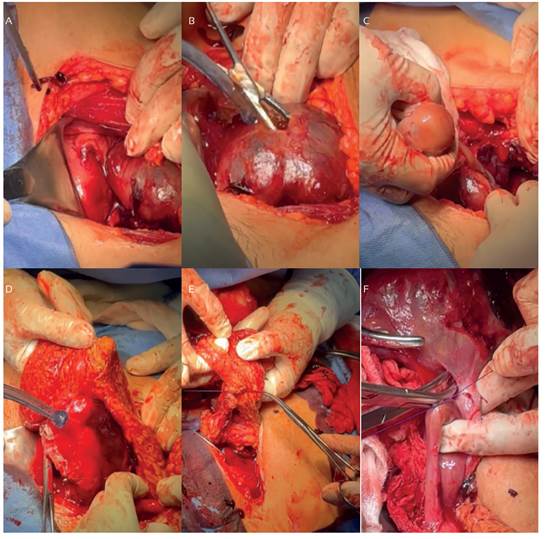
Figura 2 procedimiento quirúrgico: a. útero (*) y capullo (**). b. capullo corioamniótico con rotura de. lecho placentario. c. extracción del feto por la abertura del capullo. d. adherencia al epiplón, e. separación de epiplón y capullo. f. trompa lesionada.
Se procedió a transfundir 2 unidades de concentrado globular, logrando un control postransfusional de hemoglobina de 12 g/dL. El hallazgo intraoperatorio macroscópico (figuras 3A, 3B) fue confirmado por el estudio anatomopatológico, evidenciándose en la microscopia la inserción de tejido trofoblástico en tejido graso epiploico (figura 4A). El examen anatomopatológico de la tumoración mostró la presencia de células de sincitiotrofoblasto en el tejido del epiplón, con una densa invasión y presencia de vellosidades en tejido graso (figura 4B).
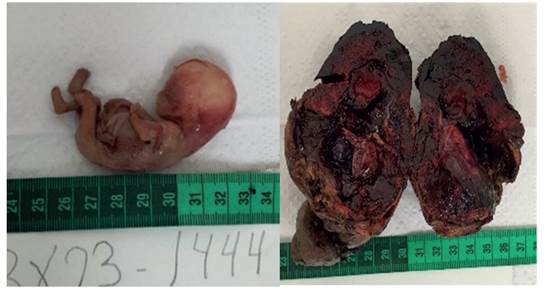
Figura 3 estudio macroscópico: a. feto sin actividad cardiaca de aproximadamente 14 semanas extraído del capullo corioamniótico. b. capullo corioamniótico.
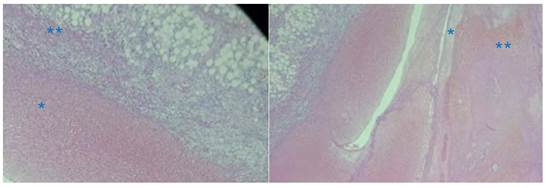
Figura 4 estudio anatomopatológico: a vista de la inserción de tejido trofoblástico (*) en el tejido graso epiploico (**). b. tejido graso del epiplón (*), donde se halló tejido placentario (**).
La paciente evolucionó favorablemente, sin presentar complicaciones durante el postoperatorio inmediato, y fue dada de alta al tercer día. El seguimiento a largo plazo no mostró ninguna secuela clínica ni complicación asociada, respaldando la eficacia del manejo quirúrgico temprano en este caso.
Discusión
Para la identificación del embarazo ectópico abdominal, Studdiford propuso tres criterios fundamentales: 1) preservación de la normalidad en las trompas uterinas y ovarios, 2) ausencia de fístula uteroperitoneal, y 3) exclusiva relación del embarazo con la superficie peritoneal, sin indicios de implantación secundaria tras la nidación tubárica primaria. Se le considera primario si cumple con los tres criterios o secundario en caso de ausencia de alguno6. En nuestro caso particular, no se cumplen todos los criterios establecidos por Studdiford. Por lo tanto, se le denominó embarazo ectópico abdominal secundario, ya que se desarrolló en el epiplón y afectó la trompa derecha por una implantación secundaria.
Esta condición representa aproximadamente el 1,4% de todos los embarazos ectópicos, con una incidencia estimada de 1/10,000 nacidos vivos3.
Se encuentra vinculada a una mortalidad materna significativa, con una tasa calculada de 5/1000 casos, siendo 7,7 veces mayor que la asociada con el embarazo ectópico tubárico y 90 veces superior a la de los embarazos intrauterinos3).
Con relación a la presentación clínica, la amenorrea y el dolor abdomino pélvico son destacados como los principales síntomas maternos3. En nuestro caso, los síntomas predominantes fueron sangrado vaginal -parte del proceso del desprendimiento de la deciduay dolor abdominal, causado por hemoperitoneo e irritación peritoneal.
Sin embargo, la persistencia de estos síntomas y la falta de una reevaluación clínica exhaustiva llevó a un retraso en el diagnóstico correcto.
Además, la interpretación inicial incorrecta de la ecografía de emergencia realizada por vía abdominal en lugar de transvaginal, junto con el tamaño fetal y la edad gestacional fetal, hicieron que se descartara un embarazo ectópico. El aumento del hemoperitoneo, confirmado durante la laparotomía exploratoria, destaca la importancia de realizar evaluaciones clínicas y ecográficas detalladas cuando los tratamientos iniciales no son efectivos, así como considerar diagnósticos diferenciales -incluidos los embarazos ectópicos abdominales-, en casos de abortos complicados.
La ecografía desempeña un papel esencial en el proceso diagnóstico, revelando signos como la identificación de un útero vacuo contiguo a la vejiga, la ubicación del feto fuera del útero en proximidad a la pared abdominal materna, la falta de pared miometrial alrededor del feto, posturas fetales anómalas y una definición deficiente de la localización placentaria7)(8)(9, tal como se evidenció en el presente caso.
El embarazo ectópico abdominal sigue siendo una entidad infrecuente que presenta desafíos tanto en el diagnóstico temprano como en su manejo, especialmente en lo que respecta a la extracción quirúrgica de la placenta, que puede dar lugar a sangrado y choque hemorrágico. Una cuidadosa disección quirúrgica de la placenta de los órganos intestinales, como señala Yildizhan, reduce el riesgo de complicaciones9. En nuestro caso, la placenta de la paciente no mostraba una invasión significativa en otros órganos, lo que facilitó su extracción al afectar el extremo distal de la trompa derecha y el epiplón, evitando tratamientos adicionales. En cuanto al manejo del tejido placentario, se observa que su exéresis completa es más factible en las etapas más tempranas del embarazo, y en algunos casos, la laparoscopia puede considerarse como opción viable10. A pesar de encontrarnos ante un caso de 14 semanas, el compromiso placentario se limitó al epiplón y a la trompa derecha, logrando preservar el útero y el anexo contralateral.
Nunyalulendho informó de 163 casos entre 1946 y 200810, destacando que en el manejo de esta patología no existe un protocolo estandarizado. Aunque es común interrumpir el embarazo en el momento del diagnóstico, la conducta expectante se ha contemplado en casos asintomáticos, con una estricta vigilancia y en espera de la viabilidad fetal11. Esta viabilidad se alcanza generalmente entre las semanas 32 y 34, y el consenso es no superar el límite de edad gestacional en el que se logra la viabilidad fetal en el centro de referencia. La laparotomía exploratoria se considera la mejor opción quirúrgica para controlar la hemorragia intraoperatoria. Las complicaciones más frecuentes incluyen la hemorragia y la infección, con una tasa de mortalidad materna del 12%10). En nuestro caso, se trató de un embarazo ectópico abdominal temprano con ausencia de actividad cardiaca fetal, lo que permitió realizar la extracción quirúrgica completa de la placenta, controlando la hemorragia sin necesidad de recurrir al tratamiento con metotrexato.
A nivel nacional, los resultados de supervivencia perinatal varían considerablemente. Gamboa12 describe resultados favorables con nacimientos vivos, mientras que Elías13 y Falcón14 informaron resultados perinatales adversos, especialmente en embarazos ectópicos abdominales avanzados. En casos tempranos, como el que presentamos, donde los óbitos fetales son más comunes, el manejo quirúrgico conservador se destaca como el mejor tratamiento.
El caso presentado destaca la complejidad del embarazo ectópico abdominal secundario. El diagnóstico tardío resalta la necesidad de una alta sospecha clínica y una rápida intervención quirúrgica. La conservación de órganos vitales fue crucial para el éxito del tratamiento. Se destaca la importancia de la atención especializada para garantizar resultados favorables en casos tan raros.
Referencias Bibliográficas
1. Dinwoke VO, Amara MO, Amara LU, Dinwoke VO, Amara MO, Amara LU. Abdominal pregnancy-a diagnosis never to miss. AIMS Med Sci. 2022;9(2):342-7. doi:10.3934/medsci.2022015 [ Links ]
2. Zuñiga LA, Alas-Pineda C, Reyes-Guardado CL, Melgar GI, Gaitán-Zambrano K, Gough S. Advanced Abdominal Ectopic Pregnancy with Subsequent Fetal and Placental Extraction: A Case Report. Biomed Hub. 2022;7(1):42-7. doi:10.1159/000521733 [ Links ]
3. Chen Y, Peng P, Li C, Teng L, Liu X, Liu J, et al. Abdominal pregnancy: a case report and review of 17 cases. Arch Gynecol Obstet. 2023;307(1):263-74. doi:10.1007/s00404-022-06570-9 [ Links ]
4. Lara Croes A, Rivero Fraute A, Galiffa D, Castillo J, Peña L, Lara Croes A, et al. Embarazo ectópico abdominal secundario. Reporte de un caso. Rev Obstet Ginecol Venezuela. 2020;80(3):258-62. [ Links ]
5. Saquib S, Mohammed Talha WE. Successful Management of Abdominal Pregnancy: Two Case Reports. Oman Med J. 2018;33(2):171-5. doi:10.5001/omj.2018.32 [ Links ]
6. Studdiford WE. Primary peritoneal pregnancy. Am J Obstet Gynecol. 1942;44(3):487-91. doi:10.1016/S0002-9378(42)90488-5 [ Links ]
7. Onan MA, Turp AB, Saltik A, Akyurek N, Taskiran C, Himmetoglu O. Primary omental pregnancy: case report. Hum Reprod Oxf Engl. 2005;20(3):807-9. doi:10.1093/humrep/deh683 [ Links ]
8. Herrera-Ortiz A, Rodríguez-Cervantes MA, Niebla-Cárdenas D, Torres-Barragán PA, Camacho-Cervantes A, Heredia MS, et al. Embarazo ectópico abdominal: protocolo de tratamiento combinado. Reporte de un caso. Ginecol Obstet México. 2019;87(4):262-7. doi:10.24245/gom.v87i4.2787 [ Links ]
9. Yildizhan R, Kolusari A, Adali F, Adali E, Kurdoglu M, Ozgokce C, et al. Primary abdominal ectopic pregnancy: a case report. Cases J. 2009;2:8485. doi:10.4076/1757-1626-2-8485 [ Links ]
10. Nkusu Nunyalulendho D, Einterz EM. Advanced abdominal pregnancy: case report and review of 163 cases reported since 1946. Rural Remote Health. 2008;8(4):1087. [ Links ]
11. Oneko O, Petru E, Masenga G, Ulrich D, Obure J, Zeck W. Management of the placenta in advanced abdominal pregnancies atan East african tertiary referral center. J Womens Health (Larchmt). 2010;19(7):1369-75. doi:10.1089/jwh.2009.1704 [ Links ]
12. Gamboa-Barrantes J, Félix Ayala-Peralta, Vilma Oros-Camargo, Mario Ochoa-13. Rua. Presentación de un Caso de Embarazo Ectopico Abdominal a Término con Evolución favorable Madre Niño. Rev Peru Investig Materno Perinat. 2012;1(1):62-5. [ Links ]
14. Elías Estrada JC, Huerta Sáenz IH, Campos Del Castillo KB, Coronado Arroyo JC, Flórez Mendoza A, Elías Estrada JC, et al. Embarazo ectópico abdominal: reporte de dos casos. Rev Peru Ginecol Obstet [Internet]. 2021;67(1). doi:10.31403/rpgo.v67i2306 [ Links ]
15. Falcón A. Gestación abdominal con feto vivo. Rev Peru Ginecol Obstet. 2009;55(4):281-4. doi:10.31403/rpgo.v55i305 [ Links ]
Comments (0)